Vene varicose
Cosa sono e come curarle
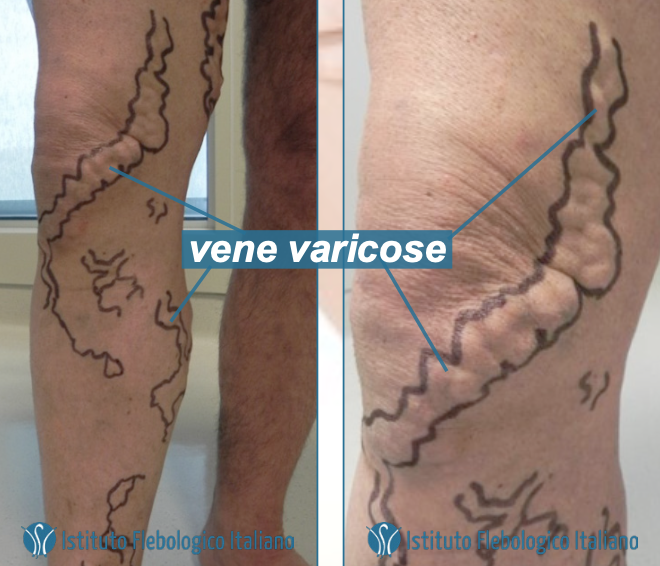
Vene varicose degli arti inferiori
L’Organizzazione Mondiale della Sanità definisce la vena varicosa come una vena superficiale, dilatata e tortuosa nella quale il sangue circola controcorrente.
Le vene varicose sono vene dilatate, visibili e palpabili sotto la pelle, tipicamente di colore blu o verde. A lungo andare, il continuo peggioramento della malattia provoca l’andamento serpiginoso di queste vene, che di regola si trovano sulla parte mediale della gamba o del polpaccio, ma che comunque possono estendersi dall’inguine fino al piede.
Una malattia sottovalutata
Le gambe non parlano, ma sono moltissimi i pazienti che ogni anno si rivolgono autonomamente al loro medico o farmacista di fiducia oppure direttamente agli specialisti esperti in flebologia per problemi di vene varicose e sintomi come la pesantezza ed il gonfiore delle gambe.
L’insufficienza venosa cronica colpisce prevalentemente il sesso femminile in un rapporto di 2 su 3 ed è direttamente proporzionale con l’aumento dell’età.
Tra le cause maggiormente coinvolte nel processo della malattia varicosa riconosciamo la familiarità, l’ortostatismo prolungato (stare in piedi per tante ore), l’obesità, le gravidanze, i lavori pesanti che obbligano a restare in piedi a lungo (per esempio i metalmeccanici, i negozianti, i cuochi, i camerieri, i baristi, ecc.), oppure lo stare a lungo seduti (autisti, impiegati ecc.). Altri fattori coinvolti nella genesi della patologia venosa sono: frequenti esposizioni a fonti di calore, abitudini ad assumere posizioni non corrette, disordini posturali dei piedi, calzature troppo strette con tacchi più alti di 5 cm, che ostacolino la pompa plantare, stipsi cronica, malformazioni vascolari, pregresse trombosi venose.
Come si fa la diagnosi delle vene varicose?
L’ecocolordoppler venoso degli arti inferiori è l’esame strumentale di prima scelta per la diagnosi della malattia venosa cronica. È un esame completo, non invasivo, facilmente ripetibile e relativamente poco costoso. Fornisce informazioni sullo stato della parete vascolare, sulle valvole e la loro funzione, sull’anatomia del sistema venoso (superficiale e profondo), sulla direzione del flusso sanguigno, con eventuale riscontro di reflusso e/o ostruzione.
Come si svolge l’ecocolordoppler
L’esame si svolge con una sonda lineare (5-10 MHz), valutando lo stato delle vene (diametro, varianti anatomiche, eventi trombotici acuti o pregressi, risultati di interventi chirurgici, evoluzione della malattia nel tempo e ricomparsa di malattie recidive) etc. L’esame viene eseguito in posizione clinostatica e ortostatica per raccogliere le varie informazioni e per redigere un referto secondo le linee guida SIDV
Per determinare un reflusso venoso il paziente viene messo in posizione eretta, e si esegue una compressione manuale del polpaccio e un successivo rilascio. Altre manovre per confermare un reflusso venoso sono la manovra di Valsalva che si può eseguire invitando il paziente a fare una profonda inspirazione e successivamente spingere con la pancia contraendo l’addome.
Documentazione
La documentazione ecografica di vene dilatate, varici sottocutanee e reflusso venoso superficiale sono chiare condizioni per dichiarare la presenza di una malattia varicosa e vanno inserite in un apposito referto da consegnare al paziente. (vedi linee guida SIDV)
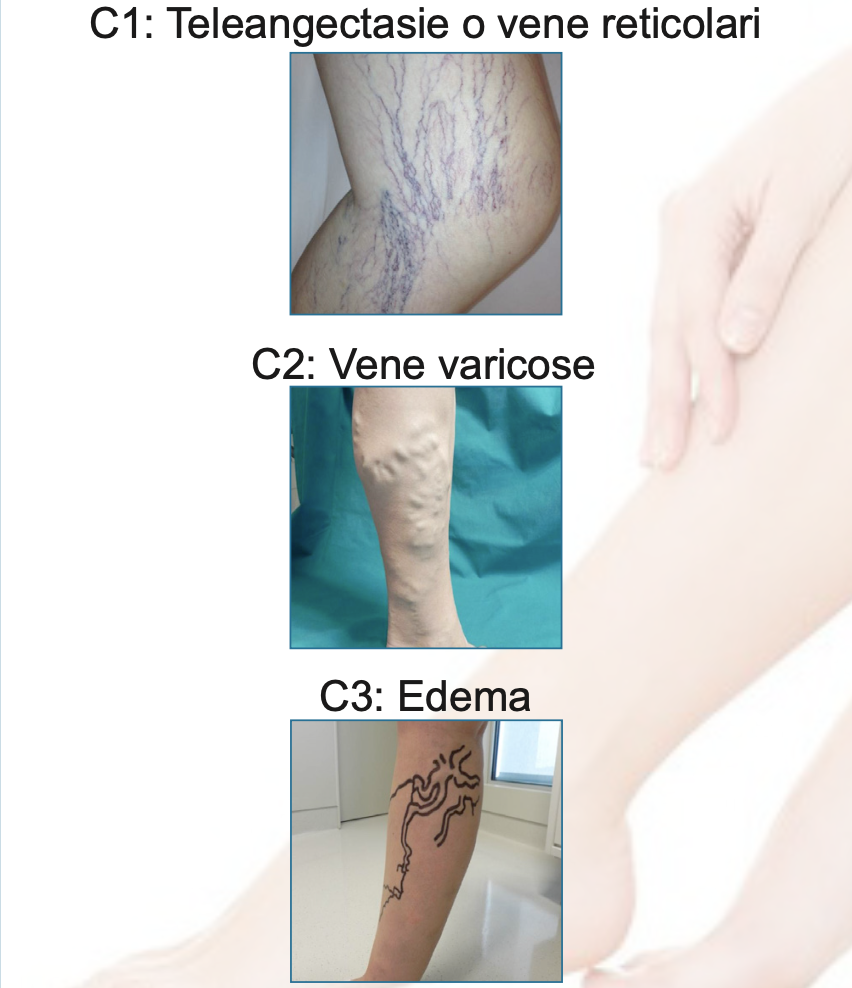
Come si classificano la malattia varicosa e l'insufficienza venosa cronica?
La classificazione CEAP (Clinica, Eziologia, Anatomia, Patogenesi) è la più diffusa classificazione per capire a che stadio il paziente affetto da varici si trovi e deve essere riportata in ogni visita specialistica di persona affetta da malattia varicosa. Per ogni stadio della malattia esiste una clinica specifica e un determinato programma terapeutico da seguire. La terapia chirurgica è raccomandata negli stadi più avanzati della classificazione CEAP.